קרישיות יתר בהריון
קרישיות יתר בהריון

נשים מגיעות אלי לעיתים לקליניקה עם תחושת חוסר ודאות עד לכדי פחד אמיתי: “אמרו לי שיש לי נטיה לקרישיות יתר – האם זה אומר שההריון שלי בסיכון?" השאלה הזו עולה לא פעם כבר בשלבי התכנון לקראת הריון. לעיתים יהיה זה לאחר אירועים כמו הפלות חוזרות או סיבוכים בהריון הקודם, ולעיתים יהיה זה באישה אשר עברה מאורע קרישתי במהלך שימוש בגלולות או באופן ספונטני, או גילתה על נטיה משפחתית לקרישיות יתר. נטיה לקרישיות יתר היא מצב רפואי שדורש התייחסות מדויקת, במיוחד כאשר מדובר בהריון – תקופה בה הגוף ממילא משנה את מאזן הקרישה באופן טבעי ונוטה לכיוון של קרישיות יתר מובנית.
בהריון תקין, מערכת הקרישה הופכת “פעילה יותר” כדי להגן מפני דימום במהלך הלידה. עם זאת, כאשר קיימת נטיה נוספת לקרישיות יתר, האיזון הזה עלול ללכת לכיוון של יצירת קרישי דם פתולוגיים, בורידים או בעורקים, ולסכן את בריאותם של האם והעובר. מצב זה עלול להשפיע על זרימת הדם לשליה, על התפתחות העובר, ולעיתים גם על בריאות האם עצמה. לכן, במצב בו יש קרישיות יתר, יוגדר ההריון כהריון בסיכון גבוה, המחייב מעקב מותאם וקפדני.
יחד עם זאת, חשוב להדגיש כי נטיה לקרישיות יתר אינה גזירת גורל ואינה בהכרח מובילה לסיבוכים. במרבית המקרים שאני רואה, הן במהלך ההריון והן במהלך הלידה או אחריה – כאשר מתבצע אבחון נכון בשלב מוקדם, וליווי רפואי מסודר לאורך ההריון – ניתן להגיע לתוצאות מצוינות וללידה של תינוק בריא.
במאמר זה נעמיק בהבנת המשמעות של נטיה לקרישיות יתר סביב תקופת ההריון, נסקור מתי יש צורך בבירור, כיצד מתבצע המעקב, ומהם הכלים העומדים לרשותנו כדי לנהל הריון כזה בצורה בטוחה ואחראית.
מהי נטיה לקרישיות יתר?
נטיה לקרישיות יתר היא מצב רפואי שבו מערכת הקרישה בגוף פועלת בעוצמה גבוהה מהרגיל, או בחוסר שיווי משקל בין גורמים אשר מביאים ליצירת קריש לבין אלה הגורמים לפירוקו. במצב זה, הגוף “נוטה” ליצור קרישי דם בקלות יחסית, באופן ספונטני ולא כתגובה לגירוי או פציעה. באופן תקין, קיימת מערכת איזון עדינה בין מנגנוני קרישה (שמטרתם לעצור דימום על ידי יצירת קריש) לבין מנגנוני המסה או פירוק קרישים. כאשר האיזון הזה מופר – מתפתחת נטיה לקרישיות יתר, כלומר מצב שבו הקרישה מתרחשת גם כאשר אין בכך צורך.
איך פועלת מערכת הקרישה באופן תקין?
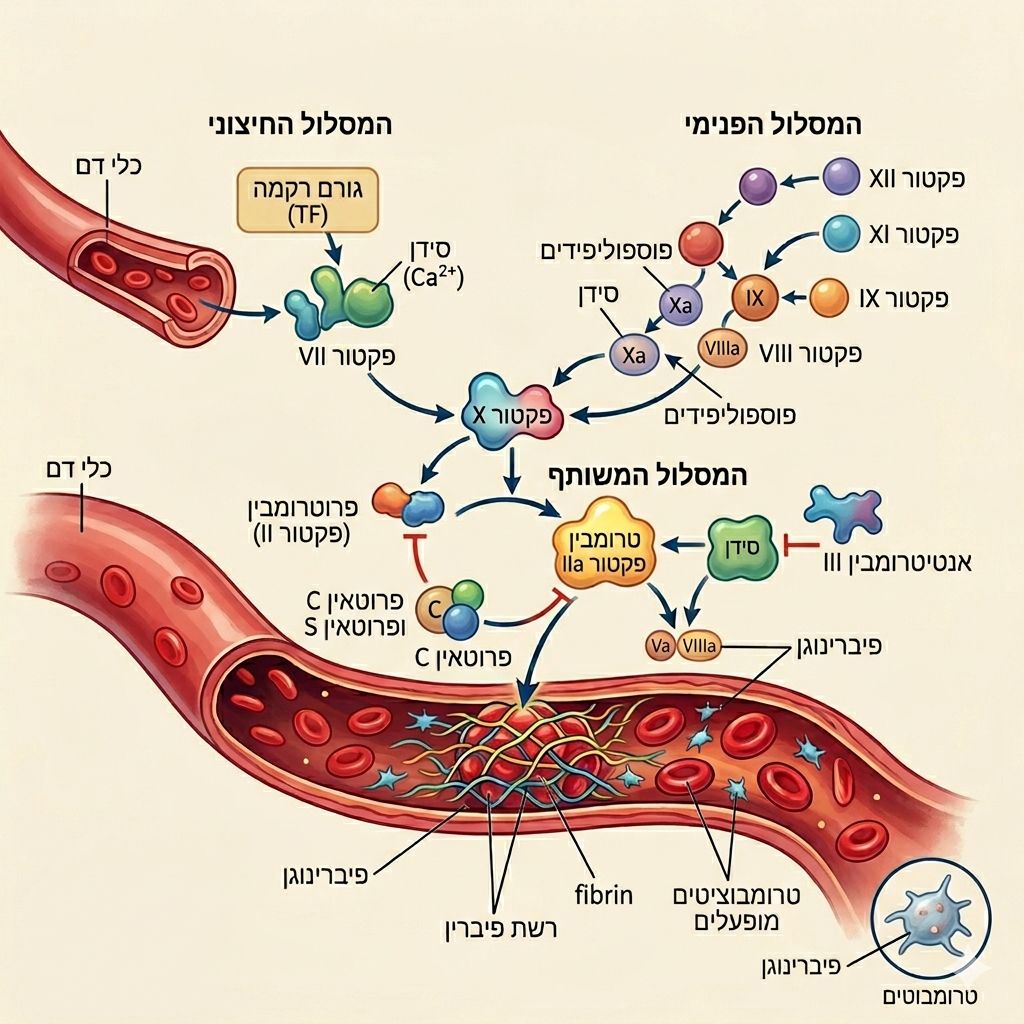
מערכת הקרישה היא מערכת מורכבת מאוד, הכוללת חלבונים שונים (פקטורי קרישה), טסיות דם וכלי דם. כאשר נוצר פצע או דימום, הגוף מפעיל שרשרת תגובות שמובילה ליצירת קריש דם שעוצר את הדימום. לאחר מכן, הגוף מפרק את הקריש באופן מבוקר.
במצב של נטיה לקרישיות יתר, אחד או יותר מהמנגנונים הללו משתבשים:
או שיש פעילות יתר של גורמי קרישה, או שיש ירידה ביכולת של הגוף לפרק קרישים. התוצאה היא יצירת קרישים בתוך כלי דם – גם כאשר אין פציעה.
סוגים של נטיה לקרישיות יתר
נהוג לחלק את התופעה לשתי קבוצות עיקריות, כאשר לכל אחת מאפיינים שונים והשפעה שונה על ההריון:
קרישיות יתר תורשתית
מדובר במצבים גנטיים שעוברים בתורשה בין הדורות. בין הנפוצים:
- מוטציה ב־Factor V Leiden
- מוטציה ב־Prothrombin (Factor II)
- חסר בחלבונים אנטי-קרישתיים כמו Protein C, Protein S או Antithrombin
מצבים אלו גורמים לכך שמערכת הקרישה “פעילה יותר” מהרגיל לאורך החיים.
קרישיות יתר נרכשת
מצבים שמתפתחים במהלך החיים ואינם מולדים. הדוגמה המרכזית היא תסמונת אנטיפוספוליפידית (APS), שבה הגוף מייצר מספר סוגי נוגדנים (APLA) שמגבירים קרישיות. מצב זה משמעותי במיוחד בהקשר של הריון, משום שהוא קשור להפלות חוזרות, אובדני הריון ולבעיות הקשורות בשליה כגון הפרדות שליה או רעלת הריון.
מה המשמעות של נטיה לקרישיות יתר בהריון?
הריון הוא מצב פיזיולוגי שבו הגוף באופן טבעי מעלה את רמת הקרישיות – זהו מנגנון הגנה חשוב לקראת הלידה. כאשר קיימת נטיה לקרישיות יתר, ההשפעה הזו עלולה להיות מוגברת.
המשמעות הקלינית היא כפולה:
מצד אחד, קיים סיכון מוגבר להיווצרות קרישי דם אצל האם – בעיקר בוורידים העמוקים כמו למשל ברגליים או באגן, אשר יכולים בהמשך לנדוד עם המערכת הורידית לריאות ולגרום לתסחיף ריאתי.
מצד שני, קרישיות יתר עלולה להשפיע על כלי הדם בשליה. השליה היא האיבר שמספק חמצן ומזון לעובר, והיא עשירה בכלי דם קטנים המקשרים את המערכת האמהית לעוברית, וכל פגיעה בזרימת הדם אליה עלולה להשפיע על התפתחות ההריון. היווצרות של קרישי דם זעירים, הן בכלי הדם הקטנים של השליה והן בכלי הדם האמהיים המזינים אותה יכולים לפגוע גם בהיווצרות השליה, גם בתפקודה לאורך זמן וגם באספקה העוברית. בנוסף, קרישים חוסמים יכולים לגרום לאוטמים קטנים בשליה. ככל שיש יותר אוטמים, שטח הפנים של השליה דרכו עוברים חומרים חיוניים לעובר- מצטמצם. סיבוכי ההריון אשר קשורים בנטיה לקרישיות יתר הם כאלה אשר מערבים את השליה, וכוללים בעיקר רעלת הריון חמורה או מוקדמת, לידת עובר במשקל נמוך, הפרדות שליה, ומוות עוברי תוך רחמי.
מבין כל סוגי קרישיות היתר, זו הנרכשת ידועה כקשורה יותר בסיבוכי הריון על רקע שלייתי, בעוד הסוגים הגנטיים גורמים יותר לסיבוכים של קרישי דם אמהיים ותרומתם לסיבוכי ההריון השונים מוטלת בספק, ואם קיימת אזי היא חלשה ביותר.
האם כל נטיה לקרישיות יתר היא מסוכנת?
לא תמיד, וזוהי נקודה שחשוב להבין. ישנן נשים רבות עם נטיה לקרישיות יתר, במיוחד תורשתית קלה (כ-5% מהאוכלוסיה), שמעולם לא חוו קריש דם ואינן מפתחות סיבוכים בהריון. נושא זה נמצא במרכזם של מחקרים רבים. לסיכומו של עניין, יש מצבים של קרישיות יתר גנטית קלה אשר אינם ידועים באופן מובהק כגורמים לסיבוכי הריון. במקרים כאלה, ובמיוחד בנשים ללא רקע של הפלות או סיבוכי הריון קודמים- לעיתים נדרש רק מעקב ללא טיפול.
לעומת זאת, כאשר קיימת נטיה משמעותית, תורשה של מוטציה כפולה משני ההורים, שילוב של שני סוגי קרישיות, או כאשר יש היסטוריה של קרישי דם או סיבוכי הריון – הסיכון עולה, ויש צורך בהתערבות רפואית מונעת ומתן טיפול.
מבט קליני- איך זה נראה בפועל?
במרבית המקרים שאני רואה בקליניקה, האבחנה של נטיה לקרישיות יתר מגיעה בעקבות אירוע מסוים – הפלות, סיבוך בהריון קודם, או בדיקות שבוצעו בעקבות קריש דם. לעיתים נדירות יותר מדובר בממצא “אקראי” בבדיקות דם שבוצעו על רקע בירור משפחתי או ללא רקע ברור, שמצריך פרשנות מדויקת ולא תמיד מחייב טיפול.
חשוב להבין: האבחנה המעבדתית עצמה אינה תמיד מספיקה. המשמעות האמיתית של נטיה לקרישיות יתר נקבעת לפי ההקשר הקליני – כלומר שילוב של בדיקות, היסטוריה רפואית, ומהלך ההריונות הקודמים. לכן, כל מקרה נבחן לגופו, והגישה הטיפולית מותאמת באופן אישי. במקרים של קרישיות יתר בדרגת סיכון גבוהה, כמו למשל חסר באנטיתרומבין 3 או נשאות כפולה (הומוזיגוטיות) לפקטור 5 ליידן- נתייחס לחומרה ונטפל גם ללא הקשר קליני קודם. אולם במרבית המקרים נטיה לקרישיות יתר היא לא רק “תוצאה בבדיקת דם”, אלא מצב רפואי שדורש הסתכלות רחבה – במיוחד כאשר מדובר בהריון או בתכנון הריון.
מתי מומלץ לפנות לבדיקת דם לזיהוי קרישיות יתר?
לא כל אישה זקוקה לבירור קרישיות. יחד עם זאת, ישנם מצבים ברורים בהם יש מקום לבדיקה מעמיקה.
אינדיקציות לבירור קרישיות יתר אצל נשים:
- הפלות חוזרות (שתי הפלות רצופות או יותר בשליש הראשון של ההריון)
- הפלה או אובדן הריון לאחר שבוע 10-12, כאשר נצפה עובר תקין קודם להפלה
- היסטוריה של קריש דם (DVT או תסחיף ריאתי, קריש דם מוחי)
- סיפור משפחתי של קרישיות יתר
- סיבוכי הריון בעבר (רעלת הריון חמורה או מוקדמת, היפרדות שליה, לידת עובר במשקל נמוך, מות עובר תוך רחמי)
- ממצאים חריגים בבדיקות דם
איך מתבצעים הבירור והמעקב של נטיה לקרישיות יתר?
הבירור מתבצע באמצעות בדיקות דם ייעודיות, אליהן מופנית המטופלת על ידי רופאת הנשים, ההמטולוג או רופא המשפחה. לא כל הבדיקות מתבצעות במהלך הריון- יש בדיקות אשר מומלץ לבצע דווקא שלא במהלך הריון למען קבלת תשובה מדוייקת. בבדיקות לקרישיות יתר נרכשת, יש לחזור על הבדיקה בפער של 3 חודשים לפחות לצורך אימות האבחנה, ולא די בבדיקה אחת. בדיקות הדם יתבצעו על פי רוב לאחר ארוע המעורר חשד לקיומה של קרישיות יתר.
שלבי הבירור
- איסוף היסטוריה רפואית מפורטת – רקע רפואי אישי, רקע משפחתי, שימוש בגלולות, רקע מילדותי מלא לרבות הפלות, לידות וסיבוכי הריון.
- בדיקות דם לקרישיות – ספירת דם, תפקודי קרישה, ובדיקות קרישיות נרכשות (נוגדנים) וגנטיות
- הערכת סיכון אישית – שילוב בין ממצאים קליניים ומעבדתיים
המעקב במהלך ההריון
לאחר האבחון, נבנית תוכנית מעקב הכוללת:
- הערכת צורך בטיפול נוגד קרישה (הפרין במשקל מולקולרי נמוך- קלקסן) כבר משלבי הריון מוקדמים
- מעקב אולטרסאונד תכוף להערכת תקינות ההריון, השליה, כמות המים וגדילת העובר
- בדיקות דם תקופתיות על פי הצורך
- בדיקות סונוגרפיות להערכת זרימות דם בשליה ובעובר
- מעקב לחץ דם וסימנים מוקדמים להתפתחות רעלת
- ניטור עוברי תכוף בשלבים מתקדמים יותר של ההריון
מעקב מקצועי צמוד הוא זה שעושה את ההבדל בין הריון מורכב להריון שמנוהל היטב.
הסיכון הטמון בקרישיות יתר בהריון
נטיה לקרישיות יתר בהריון יכולה אכן להיות מסוכנת – אך לא בכל מקרה, ולא באותה מידה אצל כל אישה. רמת הסיכון תלויה במספר גורמים, ביניהם סוג הקרישיות, חומרת ההפרעה, ההיסטוריה הרפואית של המטופלת, והאם כבר התרחשו סיבוכי הריון בעבר.
בגדול, הנטיה לקרישיות יתר מחולקת לכזו בעלת מידת סיכון נמוך, וכזו בעלת מידת סיכון גבוה. טרומבופיליות (מצבים של קרישיות יתר) בעלות סיכון גבוה נושאות סיכון גבוה יותר להריון, הן מבחינת בריאות האם והן מבחינת תקינות ההריון והתפתחות העובר.
מהם הסיכונים האפשריים?
הסיכונים מתחלקים לשניים – סיכונים לאם וסיכונים לעובר:
מצד האם, קיים סיכון מוגבר להתפתחות קרישי דם בוורידים העמוקים (DVT), בדרך כלל של הגפיים התחתונות או האגן. סיבוך שלהם הינו תסחיף ריאתי (PE), שהוא מצב חירום רפואי. לעיתים רחוקות יותר אנו רואים קרישי דם של הסינוסים הורידיים המנקזים את המוח. במצבים מסויימים, קיים סיכון מוגבר גם לקרישי דם עורקיים, מה שיכול להתבטא בשבץ מוחי. בנוסף, סיבוכי הריון שונים כגון רעלת הריון או היפרדות שליה טומנים בחובם גם סיכון אמהי לא מבוטל.
מהצד העוברי, הסיכון העיקרי נובע מפגיעה בזרימת הדם לשליה, השרשה לא טובה אשר פוגעת בתפקוד השליה, או ירידה בנפח השליה הפעיל כתוצאה מאוטמים. כאשר זרימת הדם אינה תקינה, הדבר עלול להוביל להאטה בגדילת העובר התוך רחמית (IUGR), להפסקת התפתחות ההריון בשלבים מוקדמים (הפלות) או מאוחרים (מוות עוברי תוך רחמי), או לסיבוכים בשלבים מתקדמים יותר של ההריון, אשר יכולים להביא ללידה מוקדמת ועימה סיבוכי הפגות השונים.
האם כל אישה עם נטיה לקרישיות יתר נמצאת בסיכון גבוה?
לאו דווקא, וזהו אחד המסרים החשובים ביותר. ישנן נשים רבות עם נטיה לקרישיות יתר – בעיקר תורשתית קלה – שעוברות הריונות תקינים לחלוטין ללא כל סיבוך. לעומת זאת, נשים עם היסטוריה של קרישי דם או סיבוכי הריון משמעותיים נמצאות בסיכון גבוה יותר, ולכן דורשות מעקב וטיפול צמודים יותר.
במרבית המקרים שאני פוגשת, האתגר אינו רק רפואי אלא גם רגשי – החשש מהלא נודע. לכן אני מקפידה להסביר למטופלות בצורה ברורה: לא כל אבחנה של נטיה לקרישיות יתר מחייבת טיפול אגרסיבי, אך היא כן מחייבת התייחסות מקצועית ומעקב מותאם.
איך ניתן להפחית את הסיכון?
החדשות הטובות הן שהיום יש לנו כלים מצוינים להפחתת הסיכון. טיפול מניעתי באמצעות תרופות כמו קלקסן (LMWH), אספירין במינון נמוך או שילובם, במקרים המתאימים, יכול לשפר משמעותית את תהליך ההשרשה, את זרימת הדם לשליה ולהפחית את הסיכון להיווצרות קרישים. בנוסף, טיפולים אלה מגנים על האם מהיווצרות קרישי דם מסכני חיים.
חשוב לציין, כי המעקב עצמו הוא חלק בלתי נפרד מהטיפול:
בדיקות אולטרסאונד תכופות להערכת גדילת העובר, ניטור לחץ דם, ובדיקות דם – מאפשרים לזהות מוקדם כל שינוי ולהגיב בהתאם. חשוב להדגיש כי טיפול תרופתי ניתן רק כאשר יש לכך הצדקה רפואית. טיפול יתר עלול להיות מיותר ואף לחשוף לתופעות לוואי או לסיכון מוגבר לדמם, ולכן ההחלטה מתקבלת תמיד באופן אישי.
הכנה לפני התחלת טיפול או מעקב
לפני התחלת טיפול, חשוב לבצע הערכה מלאה ולהבין את התמונה הכוללת.
מה חשוב לדעת מראש
- האם מדובר בקרישיות תורשתית או נרכשת, ומהו סוג קרישיות היתר המדוייק
- האם יש צורך בטיפול מניעתי כבר לפני הריון, או אפילו במהלך טיפולי פוריות
- התאמת טיפול לפי משקל, גיל ומחלות רקע
- התאמת הטיפול במידה ומתרחש קריש דם במהלך הריון- מינון טיפולי במקום מניעתי
התאמת טיפול אישית
גם במסגרת אותו סוג ספציפי של קרישיות יתר, הטיפול אינו אחיד לכולן – אלא מתבסס על נתוני האישה, משקל, רקע רפואי, היסטוריה משפחתית, אירועים קודמים של קרישי דם ומידת חומרתם, ומהלכי ההריונות הקודמים.
ברור אם כן, כי אישה עם היסטוריה של קריש דם או רעלת הריון קשה תקבל טיפול שונה מאישה עם ממצא מעבדתי בלבד, ואישה עם קריש דם פעיל במהלך הריון תקבל טיפול שונה משתיהן.
מה קורה אחרי האבחון של נטיה לקרישיות יתר?
האבחון של נטיה לקרישיות יתר הוא נקודת ההתחלה. מהרגע שיש אבחנה, המטרה המרכזית היא לתרגם אותה לתוכנית פעולה ברורה שתאפשר לנהל את ההריון בצורה בטוחה ולצמצם את הסיכונים ככל שניתן.
שלב ראשון – הערכת סיכון מותאמת אישית
לאחר קבלת תוצאות הבדיקות, מתבצעת הערכה הכוללת שילוב של מספר גורמים:
- סוג הקרישיות (תורשתית או נרכשת)
- חומרת הממצא המעבדתי
- היסטוריה של קרישי דם בעבר
- סיבוכי הריון קודמים (הפלות, רעלת, עובר קטן)
- גורמי סיכון נוספים כמו גיל, משקל, עישון או מחלות רקע
קבלת החלטה על הצורך בטיפול
לאחר הערכת הסיכון מתקבלת החלטה האם יש צורך בטיפול מניעתי. במצבים בהם קיימת דילמה מורכבת יותר, יבוצע גם ייעוץ עם המטולוג מומחה קרישה לבחירת הטיפול המתאים.
מצבים בהם יומלץ על טיפול
- היסטוריה של קריש דם
- הפלות חוזרות או סיבוכי שליה
- קרישיות יתר משמעותית (למשל נוגדני APLA, חסר אנטיתרומבין או נשאות כפולה לפקטור 5 ליידן)
- טיפול למשך 6 שבועות לאחר לידה- מקובל גם במצבים הקלים יותר
מצבים בהם ניתן להסתפק במעקב
- ממצא מעבדתי קל ללא היסטוריה קלינית
- הריון ראשון ללא גורמי סיכון נוספים
המסר החשוב: טיפול ניתן כאשר יש לכך הצדקה רפואית. טיפול יתר אינו תמיד נכון.
תכנון הלידה והתקופה שאחריה
לקראת סוף ההריון, בטרימסטר השלישי, מתבצע תכנון מסודר של הלידה:
- תזמון הפסקת טיפול (למשל קלקסן) לפני לידה או ניתוח קיסרי, וקביעת הילוד במועד המתאים על פי מידת הסיכון הנשקפת לאישה או להריון- דבר זה נקרא על ידינו הרופאים "ילוד בחלון קלקסן". ההחלטה האם יש צורך בחלון זמנים צר יחסית או שאפשר פשוט להפסיק את הטיפול ולהמתין ללידה באופן ספונטני, נסמכת על הרקע האישי והמילדותי של היולדת והערכת מידת הסיכון שלה.
- תיאום עם צוות חדר לידה וצוות ההרדמה- במצבים מורכבים, רצוי כי המטופלת תגיע לבית החולים בו היא מתכננת ללדת טרם הפניה ללידה עצמה על מנת שכל פרטי המטופלת, הייעוצים וההנחיות יהיו מעודכנים לרגע האמת. חשוב לתכנן (ככל שניתן) את האפשרות של קבלת אפידורל, שכן פעמים רבות אפשרות זו נמנעת בסמיכות לקבלת קלקסן עקב סכנת דימום לתוך תעלת השדרה.
- החלטה על סוג הלידה בהתאם למצב- באופן עקרוני, נטיה לקרישיות יתר אינה מצריכה ניתוח קיסרי, וקיימת עדיפות ללידה רגילה אלא אם קיימת אינדיקציה מילדותית לסיום בניתוח. מדי פעם, כאשר הלידה לא מתקדמת וחלון הקלקסן מתארך הרבה מעבר לרצוי, או שהלידה מתקדמת מהר מדי והיולדת סובלת מכאבים ואינה יכולה לקבל אפידורל- קיימת אפשרות להגיע לניתוח קיסרי מסיבה זו.
- תכנון תקופת משכב הלידה- ששת השבועות שלאחר הלידה נקראים "משכב הלידה", וזוהי התקופה המשמעותית ביותר מבחינת הסיכון האמהי לקרישי דם. בתקופה זו, גם נשים עם קרישיות יתר קלה לרבות אלה אשר לא קבלו טיפול בהריון, יזדקקו לטיפול מונע למניעת קרישי דם.
מבט קליני – מהניסיון שלי
במרבית המקרים שאני מלווה, האבחון של נטיה לקרישיות יתר, לאחר החשש הראשוני והמובן- דווקא משפר את ניהול ההריון. במקום חוסר ודאות, יש תוכנית ברורה. בנשים אשר עברו סיבוכי הריון קודמים, דווקא הידיעה כי קיימת אפשרות לפתרון, למניעה, מפיחה תקווה חדשה ואפשרות להריון טוב ומוצלח יותר.
תשובות לשאלות נפוצות
לא תמיד. התשובה תלויה בסוג הקרישיות, ההיסטוריה הרפואית והאם היו סיבוכים בעבר. יש נשים עם נטיה לקרישיות יתר שלא יזדקקו לטיפול כלל, ואחרות שיקבלו טיפול מניעתי. לכן חשוב לבצע הערכה אישית אצל רופא מומחה, ולא להסתמך רק על תוצאות בדיקות.
נטיה לקרישיות יתר ובמיוחד קרישיות יתר נרכשת יכולה להיות אחד הגורמים להפלות חוזרות, בעיקר כאשר יש פגיעה בזרימת הדם לשליה או פגיעה בשלבים מוקדמים של יצירתה. עם זאת, מרבית ההפלות אינן קשורות לקרישיות יתר. בירור נכון מאפשר לזהות האם זהו הגורם, ובהתאם לכך להתאים טיפול שיכול לשפר משמעותית את סיכויי ההריון הבא.
האבחון מתבצע באמצעות שילוב של היסטוריה רפואית ובדיקות דם ייעודיות. חשוב לדעת שחלק מהבדיקות אינן אמינות בזמן הריון, ולכן לעיתים הבירור מתבצע לפני הריון או לאחריו. רופא מומחה ידע לבחור את הבדיקות הנכונות ולפרש אותן בהקשר הקליני.
קלקסן נחשב טיפול בטוח מאוד בהריון, והוא נמצא בשימוש רחב בעולם. תופעות לוואי יכולות לכלול שטפי דם מקומיים או אי נוחות באזור ההזרקה, ודימום מוגבר במקרה של פציעה או ניתוח. סיבוכים משמעותיים יותר הם נדירים. במקרה של תגובה אלרגית לקלקסן, קיימות חלופות טיפוליות אחרות.
במצב של קרישיות יתר, ובמיוחד כאשר מקבלים טיפול במדללי דם, יש צורך בתכנון מוקדם של הלידה, כולל הפסקת טיפול תרופתי לפני הלידה כדי להפחית סיכון לדימום ולאפשר קבלת אפידורל. במרבית המקרים ניתן ללדת בלידה רגילה, אך ההחלטה מתקבלת בהתאם למצב הרפואי והמעקב במהלך ההריון.
כן, במקרים רבים מומלץ להמשיך טיפול למשך מספר שבועות לאחר הלידה, שכן משכב הלידה הינה תקופה עם סיכון מוגבר לקרישיות. משך הטיפול נקבע באופן אישי בהתאם לסיכון ולמהלך ההריון והלידה.
בהחלט כן. עם אבחון מוקדם, טיפול מתאים ומעקב מקצועי- רוב הנשים עם נטיה לקרישיות יתר עוברות הריון תקין ולידה מוצלחת. המפתח הוא ניהול נכון של ההריון ולא הימנעות ממנו.
סיכום – נטיה לקרישיות יתר איננה גזירת גורל ולא סוף פסוק- את בהחלט יכולה להשיג הריון ולידה בריאים!
נטיה לקרישיות יתר היא מצב רפואי שדורש התייחסות, וכפי שפורט במאמר זה- במיוחד בהריון. לקרישיות יתר השלכות לקראת הריון, במהלכו ולאחריו, אשר יכולות להשפיע על האם והעובר. עם זאת, חשוב להבין כי מדובר במצב שניתן לנהל בצורה מוצלחת מאוד. אבחון נכון, התאמת טיפול אישית ומעקב הריון מקצועי – מאפשרים להפחית סיכונים ולשפר את סיכויי ההריון.
לקביעת תור ומידע נוסף
אם אובחנת עם נטיה לקרישיות יתר, או אם חווית סיבוכי הריון בעבר – מומלץ שלא להישאר עם סימני שאלה.
ד"ר רותם ענבר, מומחית לגינקולוגיה ומיילדות, מלווה נשים בהריון בסיכון גבוה עם גישה אישית, זמינות גבוהה וניסיון קליני רחב.
לקביעת תור לייעוץ מקצועי, קבלת אבחון מדויק ותוכנית טיפול מותאמת אישית – פני עוד היום והתחילי את ההריון שלך עם ביטחון וליווי רפואי ברמה הגבוהה ביותר.